|
||||
|
|
Диетотерапия При любых клинических формах СД всегда назначается определенная диета. Основные принципы данной системы лечения сводятся к следующим параметрам: – индивидуальный подбор суточной калорийности питания; – исключение из рациона легкоусвояемых углеводов; – обязательное содержание физиологических количеств белков, жиров, углеводов, витаминов и минеральных веществ; – питание должно быть дробным, причем калории и углеводы необходимо равномерно распределять на каждый прием пищи. Суточная калорийность продуктов питания для каждого отдельного случая рассчитывается индивидуально, с учетом массы тела больного и ежедневной физической нагрузки, которой он подвергается. Если физическая нагрузка умеренная, то диета строится из расчета 30–35 ккал на 1 кг идеальной массы тела, при этом учитывается рост в сантиметрах минус 100. Отдельного подхода требует диета при ожирении: калорийность должна быть снижена до 20–25 ккал на 1 кг идеальной массы тела. Содержание белков, жиров и углеводов в пище должно находиться в соотношении, близком к физиологическому. На белки должно приходиться 15–20% общего числа калорий, на углеводы – 50–60%, на жиры – 25–30%. На 1 кг массы тела положено в сутки не менее 1–1,5 г белка, 4,5–5 г углеводов и 0,75–1,5 г жиров. Рафинированные углеводы следует по возможности исключить из рациона питания или свести их содержание к минимуму. Среднее количество углеводов в продуктах питания суточной нормы должно равняться 125 г. Меньшее количество может привести к развитию кетоацидоза. Содержание холестерина и насыщенных жиров необходимо также свести к меньшему количеству, чем обычно. Причем из общего количества жиров около 2/3 должно приходиться на моно– и полиненасыщенные жирные кислоты (подсолнечное, оливковое, кукурузное, хлопковое масло). Принимать пищу следует дробно – 4–6 раз в день. Подобная система позволит улучшить процесс усвояемости содержащихся в продуктах питания полезных веществ, особенно при наличии минимальной гипергликемии и глюкозурии. Суточная норма количества потребляемой пищи: 1. Первый завтрак – 25%. 2. Второй завтрак – 10–15%. 3. Обед – 25%. 4. Полдник – 5–10%. 5. Первый ужин – 25%. 6. Второй ужин – 5–10%. Набор продуктов, входящих в рацион питания при той или иной диете, составляют по соответствующим таблицам. При СД с осложнениями или другими сопутствующими заболеваниями вопрос о диетотерапии будет связан с характером этих заболеваний. Обычно больному назначают пробную диету, но обязательно снижается уровень содержания углеводов. В отношении белков, жиров, витаминов и солей диета может оставаться полноценной. Во время контрольного периода диетотерапии продукты, богатые углеводами, предлагаются в ограниченном количестве. Например, количество черного хлеба в сутки должно составлять 100–150 г для тех, кто занимается умственным трудом, и 200–300 г для тех, кто занимается легкой физической работой. Общее количество черного хлеба разбивается на 4–6 порций в течение суток. Бедные углеводами овощи – такие, как цветная и белокочанная капуста, брюква, тыква, томаты, кабачки, огурцы и пр., – назначаются до 1–1,5 кг в сутки. Морковь и свеклу, предварительно проваренные и тушенные, можно употреблять до 400 г, яблоки или груши – до 400 г, 1 апельсин или 2 мандарина – до 300–400 г. Состав стандартной диеты с учетом веса каждого отдельного продукта и содержанием белков, жиров и углеводов приведен в табл. 8. Таблица 8. Стандартная диета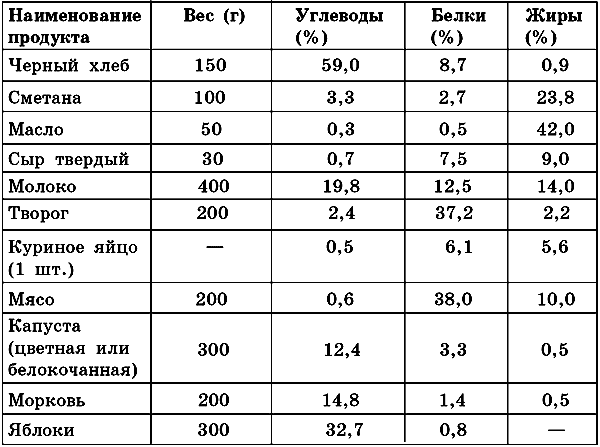 Общее количество калорий при этой диете – 2168,6. Если при такой диете снижается уровень сахара крови натощак до уровня не выше 150–160 мг% и исчезает гликозурия, то через 2 недели рацион питания может быть расширен, но постепенно и сначала пробно. Желательно при этом проверять уровень сахара крови в течение дня соответственно после каждого приема пищи: в 10 часов, затем в 12, 14, 16 и 20. В среднем уровень сахара не должен превышать 150 мг%, хотя в отдельных случаях допускается его отдельное повышение до 180 мг%. Расширение диеты проводится за счет продуктов, богатых углеводами. Через каждые 3–5 дней в рацион питания можно вводить по 25 г черного хлеба или по 50 г картофеля, 15 г крупы (за исключением манной и рисовой). Подобные добавления проводятся до достижения больным стабильного веса на желательном уровне. При этом важно регулярно проверять суточную мочу на содержание сахара, 2 раза в месяц уровень сахара крови натощак. Если в процессе диетотерапии появилась гликозурия и повысился уровень сахара крови, то диету убавляют на 2 углеводные добавки. В дальнейшем расширение следует проводить в более замедленном темпе. Если же гипергликемия не снижается и гликозурия проявляется вновь, то необходимо назначить больному терапию с применением сульфаниламидов или инсулинов. При одновременном лечении инсулином допускается состав диеты, предложенный в табл. 9 (с учетом веса продукта и содержания белков, жиров и углеводов). Таблица 9. Диета при инсулинотерапии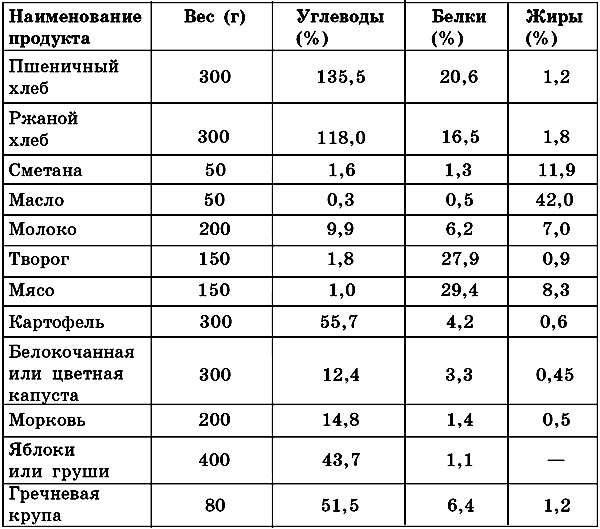 Общее количество калорий при данной диете – 3021,4. В зависимости от наличествующих осложнений или сопутствующих заболеваний (атеросклероз, ожирение, желудочно-кишечные заболевания и пр.), каких-либо особых диетических установок и характера выполняемой больным работы количество составных частей диеты (жиров, белков и углеводов), а также общая калорийность могут изменяться. В целом рацион при проведении диетотерапии и в смежные дни должен оставаться одинаковым, чтобы не произошло нарушения соотношения питания к вводимому инсулину, доза которого была определена в процессе лечения. При налаженной инсулинотерапии можно не учитывать весовую значимость продуктов, содержащих белки и жиры. Очень важно включать в рацион питания больного продукты, богатые пищевыми волокнами. Количество употребляемой в сутки поваренной соли не должно превышать 10 г, поскольку у больных СД наблюдается склонность к таким заболеваниям, как артериальная гипертензия, сосудистые и почечные поражения. При нарушении толерантности к углеводам и легкой форме ИНСД можно проводить самостоятельный метод лечения диетотерапией. При компенсации СД показателями будут являться следующие признаки: гликемия в течение суток 3,85–8,9 ммоль/л, отсутствие глюкозурии. Необходимо соблюдать по возможности время приема пищи, особенно с включением продуктов, богатых углеводами, а также соотносить его со временем введения инсулина. Известными учеными А. А. Покровским и М. А. Самсоновым были выработаны основные принципы построения диеты, в том числе и для больных СД. Данные принципы основаны на определении индивидуальной потребности организма в тех или иных пищевых веществах, в определенном количестве энергии. При этом учитывались такие факторы, как характер нарушения обменных процессов, стадии болезни, возраст и антропометрические показатели. Выявлялось оптимальное использование в диете биологически активных веществ (витаминов, минеральных веществ), учитывались липотропные факторы, использование антиоксидантов. Для больных СД рекомендована диета № 9. Цель этой диеты – нормализация углеводного обмена и предупреждение нарушения жирового обмена. Разработанная учеными диета содержит в умеренном количестве жиры (преимущественно животного происхождения) и углеводы. Количество витаминов и минеральных веществ остается в пределах физиологической нормы. Из рациона питания необходимо исключить сахар, варенье, кондитерские изделия и прочие продукты, содержащие высокую концентрацию сахара. Заменителями сахара в данном случае могут быть ксилит, сорбит и аспартам. Вторые блюда для больных СД рекомендуется употреблять в отварном или запеченном виде. Прием пищи дробится на 5–6 раз. Общая калорийность суточного рациона питания – 2300 ккал. Количество употребляемой за один день жидкости составляет 1,5 л. Диета № 9 включает следующие блюда и продукты: 1. Некрепкий кофе, чай, сок из кислых ягод. 2. Ржаной хлеб (не более 300 г/сут). 3. Супы, преимущественно вегетарианские. 4. Молоко, творог, кефир и простокваша, в ограниченном количестве сыр и сметана. 5. Крупы и макаронные изделия в ограниченном количестве. 6. Говядина, телятина, курица, индейка в отварном виде. 7. Нежирная рыба в отварном виде. 8. Овощи – белокочанная и цветная капуста, салат, огурцы, помидоры, кабачки, картофель, зелень овощных культур – в сыром, вареном и запеченном виде. Можно подавать как самостоятельное блюдо или как гарнир. 9. Кислые или кисло-сладкие фрукты и ягоды – антоновские яблоки, красная смородина, клюква и пр. (не более 200 г/сут). При ИЗСД назначается диета, по химическому и физиологическому составу приближенная к рациональному столу с калорийностью 2700–3100 ккал. Преобладающее количество углеводов следует употреблять во время первого завтрака после введения инсулина. Перед ужином также вводится очередная доза инсулина. При этом необходимо оставить немного еды на ночь в целях предупреждения гипогликемии. В случае появления первых признаков развития диабетической комы следует максимально снизить в диете количество жиров и белков, количество углеводов при этом не должно превышать 300 г. Одновременно увеличивается доза вводимого инсулина. При некоторых формах диабета можно обойтись без лекарств, но без диеты достигнуть компенсации невозможно. Однако соблюдение диеты вовсе не является таким уж печальным фактом, если подходить к приготовлению диетических блюд творчески. Пища может быть достаточно вкусной и разнообразной. Главное, нужно помнить о 5 основных принципах диетотерапии: – индивидуальный подбор калоража; – соблюдение режима питания; – взаимозаменяемость продуктов; – исключение простых (рафинированных) углеводов из рациона питания; – правильная дозировка сложных углеводов. |
|
||
|
Главная | В избранное | Наш E-MAIL | Прислать материал | Нашёл ошибку | Верх |
||||
|
|
||||
