|
||||
|
|
Сосудистая система и позвоночник Нервная система с ее иерархически организованными условиями, кровеносная, лимфатическая и нейроэндокринная системы являются основными взаимодействующими между собой системами организма, координирующими жизненные процессы. Нервная система осуществляет все связи и коммуникации, нейроэндокринная система является иерархически организованным подуровнем нервной системы. Кровеносная система доставляет к тканям необходимые вещества, распределяет их и удаляет побочные продукты обмена веществ. Кровеносная система принимает участие в работе гомеостатических механизмов, таких как регуляция температуры тела, поддержание баланса жидкости в организме, регулирование снабжения клеток кислородом и питательными веществами при различных физиологических состояниях организма. Сердечно-сосудистая система состоит из сердца (насоса), системы кровеносных сосудов (распределяющих и собирающих трубок) и обширной сети капилляров, артериол и венул — тончайших сосудов, обеспечивающих быстрый обмен веществ между тканями и сосудами. Сердце состоит из двух последовательных насосов: один насос проталкивает кровь через легкие для обеспечения обмена кислорода и углекислого газа (легочная циркуляция, или легочный круг кровообращения), а через другой кровь движется ко всем остальным органам и тканям тела человека (системная циркуляция). Кровь может двигаться через сердце только в одном направлении. Ее одностороннее движение через сердце обеспечивается соответствующим устройством створок клапанов. Хотя сердечный выброс имеет прерывистый характер, к тканям и органам тела человека (на периферию) кровь движется сплошным (непрерывным) потоком за счет растяжения аорты и ее ветвей во время сокращения желудочков сердца (систола) и за счет эластической тяги стенок крупных артерий при поступательном проталкивании крови во время расслабления желудочков сердца (диастола). От сердца кровь попадает в аорту и ее артериальные ветви. По мере приближения к периферии эти ветви суживаются, их стенки становятся тоньше. Меняется и морфологическое строение тканей стенок сосудов. Аорта является преимущественно эластической структурой, тогда как стенки периферических артерий содержат больше мышечных волокон, а в стенках артериол вообще преобладает мышечный слой. В крупных артериях сопротивление, производимое трением крови о стенки сосуда, относительно невелико, и давление в них лишь в незначительной степени ниже, чем в аорте. Мелкие артерии, оказывают движению крови большее сопротивление. Максимальное сопротивление кровоток встречает в артериолах, которые иногда называют «кранами» сердечно-сосудистой системы. Таким образом, наибольшее падение давления происходит в окончаниях малых артерий и артериолах. Изменение силы сокращений круговых мышц малых сосудов позволяет регулировать приток крови к органам и тканям и помогает контролировать кровяное артериаль ное давление. Помимо понижения давления, в артериолах происходит изменение характера движения крови с пульсирующего на равномерный. Пульсация артериального кровотока, вызванная прерывистым выбросом крови из сердца, гасится на капиллярном уровне за счет растяжения крупных артерий и сопротивления, производимого трением в малых артериях и артериолах. От каждой артериолы отходит много капилляров. Общая площадь поперечного сечения капиллярного русла весьма значительна, несмотря на то, что площадь поперечного сечения отдельного капилляра меньше площади отдельной артериолы. В результате скорость кровотока в капиллярах значительно снижается, подобно тому, как замедляется течение воды на широких участках реки. В капиллярах создаются идеальные условия для обмена веществ между кровью и тканями путем диффузии, так как они состоят из коротких трубок со стенками толщиной всего в одну клетку и скорость кровотока в них низкая. Возвращаясь от капилляров к сердцу, кровь проходит через венулы, затем через вены большего размера. Давление внутри этих сосудов постоянно уменьшается, пока кровь не достигнет правого предсердия. Ближе к сердцу количество вен уменьшается, меняются толщина и строение их стенок, уменьшается общая площадь поперечного сечения венозного русла, а скорость движения крови увеличивается. Скорость кровотока фактически обратно пропорциональна площади поперечного сечения сосудов на любом участке сосудистой сети тела человека. Число сосудов от аорты до капилляров возрастает примерно в 3 млрд раз, а общая площадь поперечного сечения сосудов увеличивается примерно в 500 раз. Большая часть крови, содержащейся в сосудах большого круга кровообращения, находится в венах и венулах (67 %); лишь 5 % от ее общего объема — в капиллярах и 11 % — в аорте, артериях и артериолах. Напротив, кровь, содержащаяся в малом легочном круге кровообращения, почти поровну делится между артериальными, капиллярными и венозными сосудами. Площадь поперечного сечения полых вен, приходящих к сердцу, больше, чем у аорты, поэтому скорость движения крови в полых венах ниже, чем в аорте. Кровь, поступающая в правый желудочек из правого предсердия, прокачивается в систему легочных артерий под давлением, равным в среднем 1/7 давления в артериях большого круга кровообращения. Затем она проходит через легочные капилляры, где освобождается от углекислого газа и поглощает кислород. Обогащенная кислородом кровь возвращается через легочные вены в левое предсердие и прокачивается левым желудочком на периферию, завершая, таким образом, цикл. При нормальном кровообращении в здоровом организме общий объем крови остается постоянным, и увеличение объема крови в одном участке должно сопровождаться его уменьшением в другом. Тем не менее распределение циркулирующей крови по различным участкам тела определяется сердечным выбросом левого желудочка и состоянием сократительной способности резистивных сосудов (артериол), расположенных в этих участках. Сосудистая артериальная система головного мозга имеет ряд принципиальных особенностей, обеспечивающих наиболее высокий уровень объемного кровотока, непрерывное поступательное движение крови, возможности коллатеральной (вспомогательной) компенсации мозгового кровотока через артериальный круг основания мозга и сосудистую оболочечную сеть. В сосудистой артериальной системе головного мозга имеется ряд факторов, способствующих развитию нарушений мозгового кровообращения — мозговых инсультов при стенозировании или закупорке того или иного церебрального сосуда мозга. Это прежде всего необычно высокая потребность головного мозга в кислороде — на равный объем ткани в 10 раз большая, чем в поперечно-полосатой мышце, и в 4 раза, чем в миокарде. Выключение кровоснабжения на несколько минут ведет к повреждению мозговой ткани, а на 5 минут и более — к ее некрозу (омертвению). Сухие цифры медицинской статистики сообщают, что 450 тысяч человек в России ежегодно переносят инсульт. В одной Москве с этим диагнозом госпитализируются до 2 тысяч больных в месяц, число это ежегодно растет. Рост этот тем тревожнее, чем больший процент людей трудоспособного возраста поражает этот тяжелый недуг. Нужно учесть, что на 100 тысяч населения от инсульта умирают 175 человек, 31 % выживших нуждаются в постороннем уходе, 20 % могут ходить, и только 20 % возвращаются к труду и привычной жизни. 80 % не вернувшихся к труду больных ложатся тяжелым бременем на семьи, становясь не статистическим показателем, а конкретной бедой. Анатомо-физиологические особенности магистральных артерий головы, призванных способствовать обеспечению непрерывно-поступательного движения адекватных объемов крови к мозгу, создают при некоторых условиях определенные предпосылки для нарушения мозгового кровообращения. Позвоночная артерия (a.а vertebralis) является самой крупной ветвью подключичной артерии и отходит от нее справа под острым углом (60–80°), слева — под прямым (90–95°). Пройдя вверх и назад 5–8 см, сосудистонервный пучок позвоночной артерии на уровне VII шейного позвонка образует изгиб — позвоночная артерия огибает поперечный отросток этого позвонка, и на уровне VI шейного позвонка входит в костный канал. Поднимаясь вертикально вверх, в узком канале поперечных отростков CVI–CII шейных позвонков, попарно расположенных по бокам от тел позвонков, как нитка через бусины, проходят позвоночные артерии (a.a vertebralis). Далее сосудисто-нервный пучок позвоночной артерии выходит из канала дугоотростчатых суставов на уровне II шейного позвонка, отклоняется кнаружи под углом 45° для того, чтобы войти в отверстие удлиненного поперечного отростка первого шейного позвонка (атланта). Выйдя из него, сосудисто-нервный пучок позвоночной артерии резко меняет вертикальное направление на горизонтальное, огибает заднюю поверхность тела первого шейного позвонка и, поворачивая вверх и вперед, проходит через шейнозатылочную мембрану и твердую мозговую оболочку. В месте огибания сосудисто-нервного пучка позвоночной артерии тела первого шейного позвонка при повороте головы в сторону происходит сдавление противоположной позвоночной артерии, при наклоне головы в сторону — со своей стороны, при наклоне головы назад и особенно при одновременном поднимании рук кверху — обеих подключичных артерий, от которых отходят позвоночные. Это влечет за собой уменьшение кровотока в позвоночных артериях, у здоровых людей является тренирующим фактором, а у больных вызывает симптомы недостаточности кровоснабжения головного мозга (рис. 1). 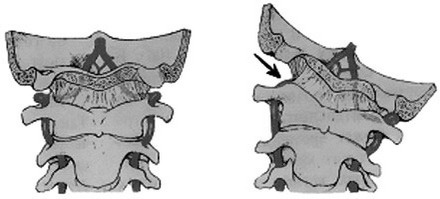
Сужение позвоночной артерии наступает в результате внедрения сосудистой стенки в просвет артерии. Сужение или закупорка может быть постоянной или временной в зависимости от вида патологии (угол отхождения от подключичной артерии, патологическая извитость на уровне шейнозатылочного сочленения, сдавление межпозвонковой грыжей) и условий, в которых возникает или усиливается нарушение проходимости позвоночных артерий, например, при изменении положения головы. Появление или усиление головокружений при поворотах головы в стороны, разгибания шеи и фиксации в этих позах получило наименование синдрома де Клейна. Он может сопровождаться и другими проявлениями: чувством дурноты, зрительными расстройствами, нарушениями статики и пр., и является не только свидетельством включения механизмов сдавления позвоночной артерии, но и признаком резко ограниченных компенсаторных возможностей кровообращения по всей позвоночно-основной системе в результате самых разнообразных причин. Сразу после выхода из костного канала на уровне реберно-поперечного отростка II шейного позвонка позвоночная артерия проходит вблизи от атлантоосевого сустава (атлант — первый шейный позвонок), а в отдельных случаях расположена в его капсуле. Такая близость артерии к атлантоосевому суставу, когда общее фасциальное влагалище сосудисто-нервного пучка позвоночной артерии прилегает к наружному слою его капсулы, способствует сдавлению одной из позвоночных артерий при движениях в этом суставе. Начальный участок отрезка позвоночной артерии между CII–CI позвонками извитой, располагается между мышцами шеи и образует две «резервные петли», в результате которых при повороте головы не происходит нарушения кровотока. Благодаря извитости позвоночных артерий в них значительно уменьшается пульсовая волна и достигается равномерность тока крови. Однако их избыточное удлинение приводит к перегибам, что может являться причиной нарушений кровотока при перемене положения головы. В 70 % случаев одна из позвоночных артерий, обычно левая, шире правой в 1,5–2 раза. У 10 % людей, а по данным нашего центра, в 15 % случаев наблюдается недоразвитие или отсутствие одной из позвоночных артерий. В таких случаях уменьшение кровотока в результате сдавления позвоночной артерии может привести к сосудистой катастрофе. Некоторые авторы описывают храп как признак преходящего паралича продолговатого мозга в результате недоразвития одной из позвоночных артерий. Во внутричерепном отделе позвоночника позвоночная артерия отдает ветви к твердой мозговой оболочке задней части черепа. При недостаточности кровоснабжения в системе позвоночно-основной артерии может возникать ухудшение кровоснабжения твердой мозговой оболочки, изменения в которой вызывают раздражение нервных рецепторов блуждающего нерва и веточек тройничного нерва. В результате возникают боли, иррадиирующие из затылка в теменную, височную, лобную области и глазницу. От внутричерепного отдела позвоночной артерии отходят задние и передние спинномозговые артерии, кровоснабжающие четыре верхних сегмента спинного мозга, чем объясняется возможность появления спинальных расстройств в виде параличей при сдавлении одной из позвоночных артерий. Рядом отходит задняя нижняя мозжечковая артерия, при недостаточности кровоснабжения которой возникает статическая и динамическая мозжечковая шаткость в виде ощущения неустойчивости при ходьбе, «пьяной» походки, пошатывание и падение при стоянии с закрытыми глазами и вытянутыми вперед руками. У нескольких больных с клиникой недостаточности кровоснабжения в задней нижней мозжечковой артерии нами при магнитно-резонансной томографии наблюдалось недоразвитие миндалины мозжечка. Внутричерепные отделы позвоночных артерий отдают большое количество мелких срединных артерий, которые кровоснабжают передние и боковые отделы продолговатого мозга, где расположены корешок тройничного нерва, ядра IX–X пар черепномозговых нервов и нижняя ножка мозжечка. При ухудшении артериального кровообращения этой зоны развиваются боли в одной половине головы с онемением одной половины лица и слабостью мимической мускулатуры на другой. Основная артерия является единственной непарной артерией в головном мозге и образуется в результате слияния двух позвоночных артерий. Лишь в 50 % случаев основная артерия расположена строго по средней линии, в остальных случаях отклонена вправо или влево, чаще вправо. Отклонение основной артерии обусловлено различием в калибре позвоночных артерий и происходит в сторону позвоночной артерии с меньшим диаметром. Длина основной артерии — 3–4 см, диаметр — 4–5 мм. Наиболее чувствительной и ранимой зоной смежного (промежуточного) кровообращения при недостаточности кровообращения в позвоночно-основном бассейне является область сетчатой формации ствола мозга. Это связано с тем, что она снабжается кровью из мелких сосудов всех отделов ствола мозга, удаленных от крупных артерий. При недостаточности кровоснабжения этой области у больных отмечается повышенная утомляемость, общая слабость, сонливость днем и нарушение сна ночью (частые пробуждения, за которыми следует длительный бессонный период). Глубокие ветви задней мозговой артерии, проникая через продырявленное вещество, тремя группами питают кровью большую часть зрительного бугра и гипоталамическую область. Важнейшими зонами смежного (промежуточного) кровообращения в коре больших полушарий головного мозга являются задняя треть межтеменной борозды (зона соединений ветвей задней, передней и средней мозговых артерий), клин и предклинье, задний отдел мозолистого тела и полюс височной доли (зона соединений ветвей задней и передней мозговых артерий), верхняя затылочная, нижняя и средняя височные и веретенообразная извилины (зона соединений ветвей задней и средней мозговых артерий). При недостаточности кровоснабжения в системе позвоночно-основной артерии для дисфункции этих отделов характерно наличие в клинической картине заболевания обмороков с потерей сознания, кризов с повышением артериального давления или приступов судорог с потерей сознания (височной эпилепсии). На всем протяжении позвоночную артерию сопровождают вены. На уровне первого шейного позвонка с каждой стороны позвоночные вены совместно с подзатылочными венами образуют своеобразный венозный чехол — шейнозатылочный синус, соединенный мелкими ветвями с внутренней яремной веной. На всем протяжении шейного отдела позвоночника позвоночная вена с помощью межпозвонковых вен и сплетений сообщается с продольным боковым синусом, а также с венами тел позвонков, образуя с каждой стороны единый венозный комплекс. Оба венозных комплекса соединены между собой поперечными соединениями, расположенными на передней поверхности тел позвонков. В 25 % случаев позвоночная вена является продолжением шейнозатылочного синуса и выглядит сплошным чехлом для артерии на всем ее протяжении. Между стенками позвоночной артерии и венами всегда имеется слой рыхлой соединительной ткани. Шейнозатылочный синус является важным звеном в венозном оттоке крови из полости черепа. В нем происходит активация венозного кровотока путем передачи пульсации позвоночной артерии венозному звену кровообращения. Повышение внутричерепного венозного давления или резкое снижение общего артериального давления, отек мозга и ряд других факторов вызывают сужение участков позвоночных артерий перед входом их в череп, независимо от места раздражения. Количество нейрорецепторов на 1 см2, подсчитанное гистологами в окружающих сосудисто-нервный пучок позвоночной артерии мышцах, в 16 раз больше, чем в других мышечных тканях. По данным литературы, центры гравитационной регуляции положения тела в пространстве находятся в мягких тканях шейного отдела позвоночника на уровне шейнозатылочного сочленения. При подъеме артериального давления в системе позвоночноосновной артерии выше 180 мм рт. ст. происходит расширение артериальных сосудов с резким увеличением проницаемости сосудистой стенки и образованием микрокровоизлияний в окружающих тканях. Способствующими факторами являются инфекции, прием препаратов, увеличивающих проницаемость сосудистой стенки (салицилаты, алкоголь). Головной мозг, находящийся внутри черепа, функционирует как полузакрытая гидравлическая система, функционально связанная с центральной и автономной нервной системами, нейромышечной и эндокринной системами. Ее границей является твердая мозговая оболочка — плотная малоэластичная ткань, которая выстилает внутренние поверхности черепа и позвоночного канала, состоит из внутреннего и наружного листков и срастается с надкостницей в области черепных швов. Она образует вертикальные отростки: серп мозга и серп мозжечка, которые разделяют полушария мозга и мозжечка, а также горизонтальные отростки, которые образуют намет мозжечка, с двух сторон отделяющий полушария мозга от мозжечка. Паутинная оболочка тонкая и нежная, лишена сосудов, отделена от мягкой мозговой оболочки свободными пространствами, заполненными жидкостью, что дает определенную степень подвижности. Мягкая мозговая оболочка богато снабжена сосудами, прилегает непосредственно к мозгу и отвечает за кровоснабжение прилегающих отделов. Желудочковая система головного мозга человека состоит из четырех желудочков: два из них располагаются по бокам, а третий и четвертый — посередине. Боковые желудочки располагаются в полушариях мозга и сообщаются с III желудочком через специальное отверстие (Монро), III и IV желудочки связаны также специальным отверстием (Сильвиев водопровод). Специальные отверстия (Мажанди и Люшка) соединяют IV желудочек с пространством под паутинной оболочкой. Продукция спинномозговой жидкости осуществляется сплетениями (хориоидальными), связанными с мягкой мозговой оболочкой и расположенными в боковых, III и IV желудочках мозга, которые фильтруют жидкость из кровеносной системы в систему желудочков мозга. Резорбция спинномозговой жидкости в венозную систему осуществляется с помощью специальных ворсин и грануляций, находящихся в области срединного венозного синуса, а также во всех венозных синусах, формируя внутримозговую дренажную систему. Продукция и резорбция спинномозговой жидкости в полузакрытой гидравлической системе осуществляется под контролем постоянства внутренней среды организма — гомеостаза. Это механизмы восстановления и саморегуляции, функционирующие по принципу обратной связи, позволяющие человеку адаптироваться к изменениям внешней и внутренней среды. Основание черепа образует горизонтальные (глазничные) части лобной кости, пластинку решетчатой кости, находящейся в вырезке лобной кости, тело клиновидной кости, основную часть затылочной кости, малые и большие крылья клиновидной кости, пирамиды височных костей. Соединения клиновидной кости и основной части затылочной кости, находящейся спереди от большого затылочного отверстия, называется клинозатылочным соединением, или синхондрозом (КЗС), и является важным хрящевым соединением, обеспечивающим баланс сгибательной и разгибательной активности основания черепа в течение всей жизни человека. Сочленение первого шейного позвонка с черепом — это качающийся сустав с небольшими объемами сгибания вперед, назад, бокового наклона и вращения. Под черепом, справа и слева, имеются «полозья», которые сочленяются с суставными «чашками» первого шейного позвонка. «Полозья» черепа и «чашки» первого шейного позвонка не находятся в строго сагиттальной плоскости, а шире друг от друга сзади и сужаются внутрь кпереди. Суставные поверхности черепа гладкие и однотипные, но могут быть их вариации до полного отсутствия (седловидная гиперплазия атланта), когда череп садится на позвоночник, как «гриб на ножку». Первый шейный позвонок — атлант — не имеет тела, суставных и остистого отростков, он состоит из передней и задней дуг, боковых масс и реберно-поперечных отростков (рис. 2). 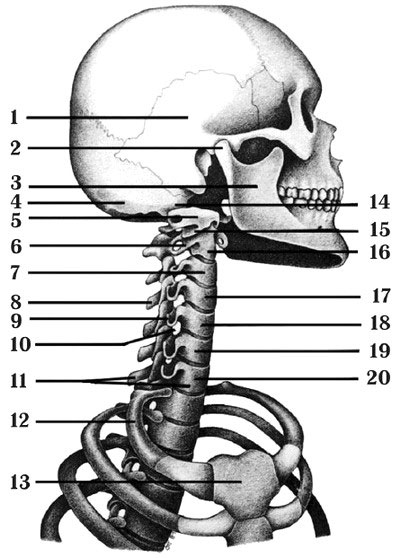
II шейный позвонок (аксиз, эпистрофей) отличается массивным зубовидным отростком (dens). Верхняя поверхность тел III–VI шейных, в отличие от грудных и поясничных позвонков, имеет седловидную форму. Особенностью шейного отдела позвоночника является его наибольшая подвижность по сравнению с грудным и поясничным отделами. Эта подвижность обусловлена действительно высокой подвижностью головы, особенно в области головных суставов (соединениях черепа с атлантом и атланта с аксизом), на долю которых приходится до 50–55 % всего объема движений головы, и только 20–45 % обеспечивается движениями в средне- и нижнешейном отделах позвоночника, при этом в шее, из-за унковертебральных сочленений, резко ограничены наклоны в стороны и ротация по вертикальной оси. Наибольший объем движений обеспечивается в шейном отделе позвоночника при движении головы в сагиттальной плоскости — это сгибание вперед и разгибание назад. Полулунные отростки тела позвонка находятся в тесной взаимосвязи с межпозвонковым диском, межпозвонковым отверстием и позвоночной артерией: они ограничивают боковое сгибание шейного отдела. Поперечные отростки образованы рудиментом ребра и истинным поперечным отростком. В их отверстиях проходит позвоночная артерия с сопутствующими венами и нервным сплетением. Суставы человеческого тела, будучи связующими и защитными анатомическими образованиями, обеспечивают различную степень подвижности опорнодвигательного аппарата путем соприкасающихся костных поверхностей, одновременно сохраняя их от износа. С функциональной и клинической точек зрения суставы неотделимы от мышечной сферы, связок и нервной системы, управляющей движениями. При проведении информации в мозг 70 % анализируется на нижележащих уровнях нервной системы и только 30 % доходит до коры полушарий большого мозга. В то же время каждая мышца, даже самая маленькая, имеет представительство в коре полушарий большого мозга. Это указывает на особенно важную связь нервной и мышечной систем в жизнедеятельности человеческого организма. В структуре сустава различают следующие основные элементы: суставные поверхности, суставную капсулу, суставную полость и связки. Суставные поверхности — это гладкие поверхности костных зон, посредством которых осуществляются соединения. Степень свободы движений находится в прямом отношении к их форме и величине. Форма этих поверхностей различна; они бывают плоскими, сфероидными (суставная головка), эллипсоидными, седлообразными, блоковидными, вогнутыми. Суставные поверхности покрыты суставным хрящом, состоящим из хрящевой гиалиновой ткани. Он лишен сосудов и нервов, защищает суставные поверхности костей и в то же время способствует их движению в суставе. Разрушение хряща (вызываемое сильным износом из-за отсутствия синовиальной жидкости, а также вследствие чрезмерных мышечных усилий и различных патологических процессов) ограничивает движения, а иногда ведет к появлению неподвижности. Суставные поверхности контактируют благодаря суставной капсуле, которая выстлана изнутри тонкой сухожильной синовиальной мембраной, а снаружи представлена более уплотненной фиброзной мембраной, состоящей из пучков волокнистой соединительной ткани. Характер прикрепления суставной капсулы влияет на амплитуду движений: в тех случаях, когда прикрепление находится вблизи края сустава, наблюдается ограничение движений, когда же, наоборот, капсула прикрепляется дальше от края суставной поверхности, амплитуда этих движений становится гораздо больше. В суставной капсуле расположена густая сосудистая и нервная сеть. Артерии расходятся от близлежащих к капсуле ветвей, образуя очень развитую сеть по соседству с синовиальной мембраной. Артериальная сеть переходит в капилляры у края суставного хряща, где они анастомозируют с венозной сетью. Нервы сопровождают артерии, образуя сплетения, заканчивающиеся свободно и в чувствительных пластинчатых (Фатера — Пачини) или луковицеобразных (Гольджи — Маццони) нервных тельцах, находящихся в толще суставной сумки. Суставные связки — это волокнистые образования с преобладанием сухожильных коллагеновых волокон, прикрепляющихся на суставных костях. Их роль состоит в повышении резистентности капсулы к растяжению. В зависимости от их расположения суставные связки делят на три группы: межкостные связки, сумочные связки, периферические, или отдаленные связки. Межкостные связки расположены между двумя костями, то есть внутри сустава. Сумочные связки находятся на наружной стороне сустава: они укрепляют капсулу. Периферические связки расположены на периферии капсулы и не имеют контакта с ней. Синовиальная мембрана — это тонкая, гладкая и блестящая пластина, выстилающая внутреннюю сторону суставной капсулы. Синовиальная мембрана имеет форму муфты с двумя сторонами — внешней и внутренней. Внешний слой синовиальной мембраны состоит из плотной соединительной ткани, внутренний — из мягкой маловолокнистой соединительной ткани. Синовиальная мембрана обладает густыми сосудистой и нервной сетями, всасывание через нее ограничено. Поэтому скопленные в суставной полости жидкости (гной, кровь) не рассасываются. Суставные поверхности постоянно смазываются бесцветной, вязкой, малотекучей синовиальной жидкостью (синовия), облегчающей скольжение суставных поверхностей и обеспечивающей питательную среду лишенному сосудов хрящу. Синовиальная жидкость выделяется эпителием синовиальной мембраны, и ее наличие облегчает работу мышц. Суставная полость содержит относительно небольшое количество синовиальной жидкости. Контакт суставных поверхностей обеспечивается существованием отрицательного давления внутри суставной полости и атмосферного давления вне сустава. Суставные диски представляют собой волокнистохрящевые элементы, расположенные между двумя неконгруэнтными суставными сторонами. Суставные мениски являются также волокнистохрящевыми образованиями, структура которых подобна дискам, однако с той разницей, что они обладают центральным отверстием, через которое сообщаются обе суставные полости, созданные мениском. Как суставные мениски, так и суставные диски способствуют правильному сочленению двух неконгруэнтных суставных поверхностей. Суставные движения разделяются на вращательные и скользящие. Ось движения, или ось сустава, определяется как воображаемая линия, проходящая через сустав, вокруг которой происходит вращательное движение, вследствие чего она и называется осью вращения. Ось может быть вертикальной (продольной), сагиттальной (переднезадней) или поперечной. Степень подвижности или свободы суставов тем более высока, чем больше число осей вращения. Типы суставных движений определяются в зависимости от положения суставных сегментов. Например, сгибание руки и разгибание ноги — представляет собой движение, посредством которого два суставных сегмента приближаются друг к другу. Разгибание верхней и сгибание нижней — движение, при котором сегменты отдаляются друг от друга. Характерным для сгибания и разгибания является наличие у обеих движений поперечной оси. При приводящем движении конечности сегменты приближаются к средней плоскости. Отводящее движение осуществляется посредством отдаления конечностей от средней плоскости. Приведение и отведение являются боковыми движениями. В обоих случаях ось имеет сагиттальное направление. Сложным движением, состоящим из сочетания этих движений, является циркумдукция. Боковое и медиальное вращательные движения происходят вокруг вертикальной оси, вращающейся внутрь или наружу, перемещая таким образом данный сегмент конечности или туловища. Позвоночный столб состоит из двух костных систем, различных с архитектонической точки зрения, последовательно расположенных тел позвонков и межпозвонковых дисков, несущих статическую и опорную функции, и заднего крестовидного свода (две перекрещивающиеся дуги: одна продольная, состоящая из нанизанных ножек дуг позвонков и суставных отростков, другая — поперечная, являющаяся результатом наложения одной на другую позвоночных пластинок и подкрепленная по средней линии остистыми отростками), несущего динамическую функцию, которая обеспечивается сухожильным аппаратом и мышцами, соединяющими между собой дуги крестовидных сводов. Нагрузки, действующие на различные сегменты позвоночного столба, возрастают по мере приближения к его основанию и достигают наибольшей величины на уровне его нижних отделов. Поэтому позвонки различных отделов позвоночника имеют неодинаковую форму. Межпозвонковые диски состоят из хрящевых пластинок, покрывающих их сверху и снизу, фиброзного кольца и студенистого ядра. Хрящевые замыкательные пластинки защищают губчатое вещество тел позвонков от чрезмерного давления, а также выполняют роль посредника в обмене жидкостей между телами позвонков и межпозвонковыми дисками. Фиброзное кольцо межпозвонкового диска состоит из концентрически расположенных волокнистых, отделенных друг от друга пластинок, уплотняющихся к периферии, а по мере приближения к центру переходящих в более развитый фиброзный хрящ, проникающий в студенистое ядро и объединяющий его с межклеточной стромой, в связи с чем четкой границы между фиброзным кольцом и студенистым ядром не наблюдается (рис. 3). 
Спереди и с боков фиброзное кольцо фиксировано к телу позвонка. Кроме того, спереди оно плотно сращено с передней продольной связкой, проходящей от затылка до крестца и образующей в поясничном отделе расширяющуюся прочную ленту. Сзади в нижнепоясничном отделе позвоночника такого срастания тел позвонков с задней продольной связкой не отмечается. На некоторых участках позвоночника заднебоковые и срединная части фиброзного кольца не прикрыты задней продольной связкой. В связи с этим в этих областях наблюдается наиболее частая локализация межпозвонковых грыж. Межпозвонковые диски имеют несколько больший диаметр, чем тела позвонков. Диски имеют различную толщину в разных отделах позвоночника: от 4 мм в шейном до 10 мм в поясничном. Боковые участки фиброзного кольца по толщине в 2 раза больше передних и задних его отделов. Таким образом, фиброзное кольцо окружает студенистое ядро и образует эластический ободок межпозвонкового диска. Студенистое ядро имеет форму двояковыпуклой чечевицы и является наиболее важной в функциональном отношении частью межпозвонкового диска. По своему составу ядро представляет студенистый гель из полисахаридно-белкового комплекса, связанный фиброзно-хрящевыми коллагеновыми пучками и рыхлой соединительной тканью с фиброзным кольцом. Эти фиброзно-хрящевые пучки, если не подвергаются дегенерации, не позволяют совершенно выйти студенистому ядру из фиброзного кольца при его разрыве. Основная функция студенистого ядра — это амортизация разнообразных нагрузок при сжатии и растяжении позвоночника и равномерное распределение давления между различными частями фиброзного кольца и хрящевыми пластинками тел позвонков. Студенистое ядро под действием сильного сжатия в результате гипогидратации может уплощаться на 1–2 мм, а при растяжении — увеличивать свою высоту в результате гидратации. Всасывание воды и питательных веществ в межпозвоночных дисках, а также выведение продуктов обмена происходит путем диффузии через тела позвонков. Пульпозное студенистое ядро, как ртутный шарик, подстраивается под центр тяжести. Два позвонка с дугоотростчатыми суставами и межпозвонковым диском, с окружающими их мышцами и связками называются двигательным сегментом позвоночника. Капсулы межпозвоночных дугоотростчатых суставов упруги и эластичны. Их внутренний слой образует плоские складки, глубоко внедряющиеся в суставную щель — суставные менискоиды, содержащие хрящевые клетки. Желтые связки соединяют сзади суставы и дуги смежных позвонков и состоят из большого количества эластичных волокон, поэтому противодействуют обратно направленной силе студенистого ядра, пытающегося как бы «раздвинуть позвонки». Межостистые и межпоперечные связки не содержат такого количества эластических волокон, тверды, поэтому при травматическом воздействии могут повреждаться в местах прикрепления. Передняя и задняя продольная связки состоят из продольно расположенных сухожильных волокон и плотно соединены с телами позвонков, а на границе диска и смежных позвонков — менее плотно. Межпоперечные мышцы состоят из срединнозаднего и внутреннебокового самостоятельных слоев мышечных волокон, между которыми проходит сосудисто-нервный пучок. Межостистые парные мышцы направляются снизу вверх и внутрь. При возникновении боли сдвиг элементов двигательного сегмента позвоночника влияет на функциональное состояние мышц, усиливая их напряжение. Генерализованная реакция мышц на начальном этапе сдвига элементов двигательного сегмента позвоночника осуществляется по типу ориентировочной. Она захватывает мышцы вдоль всего позвоночника, вовлекаются и другие мышцы. Резко увеличивается напряжение мышц в шейном, грудном и поясничном отделах позвоночника. По мере уменьшения боли и развития ремиссии генерализованное напряжение мышц сменяется местным и, наконец, с помощью защитной мышечной контрактуры из движений выключается только один пораженный двигательный сегмент позвоночника, то есть образуется функциональное ограничение подвижности — функциональная блокада сустава. Выключенный из движения двигательный сегмент изменяет функциональное состояние вышележащих отделов нервной системы, влияя на закодированный в долговременной памяти двигательный стереотип человека, формируя новый, в результате чего выше- и нижележащие двигательные сегменты позвоночного столба компенсируют объем движения. Функциональные блокады могут вести к появлению очагов нейроостеофиброза: уплотненных мышечных тяжей, содержащих болезненные плотные узелки, небольшие, с горошину (узелки Корнелиуса), или побольше, менее твердые, без четких границ (локальные гипертонусы Мюллера), или пластинчатые затвердения (миогенозы). За счет очагов мышечных уплотнений происходит блокада пораженного двигательного сегмента позвоночника уже «пассивными» тканями. В позвоночном канале находится спинной мозг, который может нормально адаптироваться к значительным изменениям во время движений позвоночника. Спинномозговые нервные корешки, выходящие через межпозвонковые отверстия, в начальной части прикрыты диском и костными структурами, и их сдавление и раздражение может быть результатом повреждения этих структур. Внутренний и наружный нервные корешки начинаются от спинного мозга и помещаются в воронкообразное выпячивание твердой и паутинной мозговых оболочек, именуемых корешковыми мешками. Это предотвращает перегиб нервных корешков в месте выхода из спинного мозга и защищает их во время движений позвоночника. Рукав корешка (продолжение твердой мозговой оболочки) проходит от основания оболочки и прочно присоединяется к корешку. Нервный корешок способен двигаться вместе с межпозвонковым отверстием. Например, корешок нижнепоясничного нерва во время пассивного поднятия ноги дает экскурсию примерно 0,5 см. Межпозвонковое отверстие — это узкое воронкообразное отверстие, через которое проходят кровеносные и лимфатические сосуды, спинной нерв, формирующийся внутренним и наружным корешками, и позвоночный нерв, который возвращается назад в позвоночный канал. Межпозвонковое отверстие спереди образовано смежными телами позвонков и межпозвонковым диском, сверху и снизу — суставными отростками, сзади — суставными отростками. К сожалению, оба сустава — передний и задний — образуют подвижный межпозвонковый сустав так, что любые изменения вышележащего или нижележащего суставов уменьшают поперечное сечение межпозвонкового отверстия. В результате этого может быть сдавление нерва во время движения позвоночника. Позвоночник имеет 23 пары межпозвонковых отверстий. Их размеры нарастают сверху вниз: в шейном отделе относительно малы, в поясничном — велики. Вертикальный размер шейных межпозвонковых отверстий составляет 4 мм, на уровне III поясничного — 11,1 мм, IV поясничного — 10,6 мм, V — 10,2 мм. Позвоночный нерв представляет собой тонкую нить, связанную с симпатическим стволом, постоянно посылающим электрические импульсы к внутренним органам и тканям, благодаря которым поддерживается тот внешний и внутренний (нормальное функционирование органов) облики человека и животных, которые мы привыкли видеть. Как только импульсация с симпатического ствола уменьшается, в тканях и внутренних органах замедляются процессы обмена, и они начинают стареть, мышцы рассасываются. Позвоночный нерв отходит от спинномозгового нерва в месте его встречи с внутренним и наружным корешками и возвращается в позвоночный канал через межпозвонковое отверстие, где делится на верхнюю и нижнюю ветви и заканчивается мелкой сеткой свободных нервных нитей, иннервирующих твердую мозговую оболочку спинного мозга, заднюю продольную связку, кровеносные сосуды, периост и внешнюю часть фиброзного кольца межпозвонкового диска. Позвоночный нерв распространяется на верхние и нижние позвоночные структуры, анастамозируя с позвоночными нервами смежных уровней, а также с контралатеральным «позвоночным» нервом.
Роль запускающего механизма может играть болевая ирритация в позвоночник по нервным проводникам при патологии внутренних органов: плевритах, пневмониях, ишемической болезни сердца, язвенной, желчнокаменной болезнях, панкреатите, аппендиците. Отраженные боли при заболеваниях внутренних органов имеют свои особенности. Они диффузны, без четкой локализации. К болям нередко присоединяются повышенная чувствительность при онемении в костях, стопах, неприятные ощущения холода в позвоночнике. В некоторых случаях наблюдается болезненность при сжимании кожи грудной и поясничной областей в складки. Иррадиирующие боли из внутренних органов часто сопровождаются расстройствами в виде потливости, локального покраснения и синюшности определенных участков кожи. Позднее появление болевых ощущений и субъективных жалоб при изменениях в позвоночнике связано с отсутствием иннервации в межпозвонковых дисках, в связи с чем первые клинические проявления заболевания могут возникать, когда диск уже разрушен наполовину или даже на 2/3. Признаки раннего повреждения межпозвонковых дисков и, как следствие, ограничение подвижности дугоотростчатых суставов выявляет только мануальная диагностика. При боли ухудшается кровоснабжение сустава и окружающих тканей, что также может приводить к ранним и поздним формам дегенерации межпозвонкового диска. Циркуляция крови в позвоночном канале имеет свои особенности. Почти в каждое межпозвонковое отверстие входит по артериальной ветви, разделяющейся в позвоночном канале и образующей пять продольных стволов. Венозный отток крови от спинного мозга осуществляется через внутренние и наружные венозные сплетения. Внутреннее венозное сплетение образует две продольные сети, имеющие между собой анастомозы в виде венозных колец, каждое из которых на границе между телом позвонка и межпозвонковым диском входит в отдельные позвонки. Внутреннее венозное сплетение связано с наружным с помощью позвоночных вен, проходящих сагиттально через тела позвонков. В венах спинного мозга нет венозных клапанов, и они не окружены мышцами. В результате этих анатомических особенностей в позвоночном канале происходит постоянный застой венозной крови и там, где имеется пассивное ограничение подвижности (функциональная блокада) в дугоотростчатом суставе, замедляется удаление продуктов обмена из тел позвонков и межпозвонковых дисков. Это объясняет резкое усиление боли в позвоночнике при приступах кашля, чихания, когда происходит сдавление шейных и брюшных вен и резко затрудняется венозный отток из позвоночного канала. Для того чтобы обеспечить достаточный венозный отток из позвоночного канала, необходимо, чтобы все дугоотростчатые суставы двигались свободно. Любое ограничение подвижности дугоотростчатых суставов замедляет венозный отток в данной области позвоночника. Сопутствующий спазм окружающих суставы мышц при частичной или полной блокаде сустава также способствует ухудшению венозного оттока из позвоночного канала. В течение многих лет специалистами Центра мануальной медицины развивалась и усовершенствовалась методика оздоровления сосудов и позвоночника, которая зарекомендовала себя как высокоэффективная и помогла тысячам пациентов восстановить свое здоровье. Теперь у нас появилась счастливая возможность предложить ее широкому читателю. |
|
||
|
Главная | В избранное | Наш E-MAIL | Прислать материал | Нашёл ошибку | Верх |
||||
|
|
||||
